Ювенильная киста кости
определение
Костная киста - это заполненная жидкостью полость в кости, которая образуется при доброкачественных костных травмах, подобных опухоли.
Также существует простой (ювенильный) и аневризматическая киста кости. Как следует из названия, клиническая картина ювенильных кист костей встречается у детей и подростков и располагается в метафизе.
Подробнее по теме здесь: Аневризматическая киста кости
Это область между диафизом и эпифизом, которая включает пластинку роста у детей и подростков. Обычно простая костная киста располагается на плечевой кости (50-70%) или бедренной кости (25%). Первоначально костные кисты лежат прямо на пластине роста, чем больше вы растете, тем дальше от нее (дистальный) лежит это.
У лиц старше 20 лет ювенильная костная киста также может поражать коленную чашечку, лопатку или подвздошную кость. Жидкость в кисте серозная, а после перелома кости может быть кровянисто-серозной.
частота
Лишь около 20% кист костей появляются во втором десятилетии жизни, около 65% развиваются в первые десять лет жизни. Мальчики подвержены заболеванию в два раза чаще, чем девочки. В целом, ювенильные костные кисты составляют около трех процентов всех опухолей костей.
клиника
Поскольку ювенильная костная киста вызывает симптомы не сразу, чаще всего ее обнаруживают случайно. Однако это редко может вызвать боль и отек, а также ограничить подвижность. В 30–60% случаев они заметны по переломам кости.
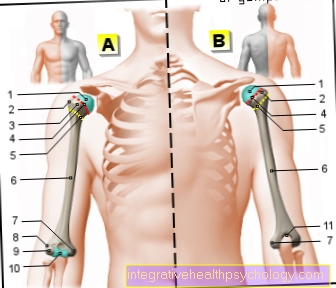
в верхней части руки
Ювенильная костная киста - это доброкачественная опухоль кости, которая чаще всего располагается в плече. Плечевая кость (лат. плечевая кость) представляет собой длинную трубчатую кость в скелете человека и, наряду с другими длинными трубчатыми костями, такими как бедро, является типичным местом проявления кисты ювенильной кости. В самом плече ювенильная костная киста обычно растет в области метафиз, Метафиз лежит между эпифиз, область суставной головки и диафиз, костный стержень. Таким образом, ювенильная костная киста изначально располагается относительно близко к области сустава и в области пластинки роста ребенка. В процессе дальнейшего роста ювенильная костная киста имеет тенденцию смещаться в сторону костного стержня.
обработки изображений
Стандартная визуализация здесь включает рентгеновские снимки в двух плоскостях. Он показывает резко ограниченное поражение в центре кости. Типичный рентгеновский знак - «знак падающего осколка». В заполненную жидкостью полость выступает сломанный фрагмент. Кроме того, можно сделать КТ или МРТ, чтобы получить еще более точную информацию о ювенильной костной кисте.
МРТ
Помимо рентгена, МРТ - еще одна, более точная процедура диагностики ювенильной кисты кости. Ювенильная костная киста появляется на МРТ как поражение, заполненное жидкостью, а не «каменное», т.е. не содержащее нескольких отдельных пространств. Однако в исключительных случаях может быть атипичная перегородка, т.е. камера разделена тонкой перегородкой. МРТ также используется при диагностике ювенильной костной кисты, так как она дает преимущество, заключающееся в возможности очень точно определить протяженность костной кисты и, таким образом, определить ее точный размер.
Кроме того, только МРТ можно использовать для проверки фактического наличия жидкости. Однако в целом МРТ не всегда абсолютно необходима, поскольку рентгеновское изображение может быть достаточно значимым для диагностики ювенильной костной кисты. Помимо полости, заполненной жидкостью, стенка кисты может быть описана более подробно на МРТ. Здесь видна характерная нежная капсула кисты без узелковых изменений. Отек, то есть скопление жидкости вокруг кисты кости, присутствует только в том случае, если уже произошел вторичный перелом пораженной кости.
Дифференциальные диагнозы
Хотя это может быть ювенильная киста кости, одной визуализации часто недостаточно, и другие причины патологического перелома должны быть исключены на основе клинической информации и любых дополнительных диагностических мер. Патологический перелом - это перелом кости, возникший спонтанно без какого-либо внешнего воздействия. Эти другие причины включают: аневризматическую кисту кости, абсцесс, гигантоклеточную опухоль, фиброзную дисплазию (порок развития костной ткани), хондромиксоидную фиброму;
лечение
Хирургическая терапия не является абсолютно необходимой, поскольку ювенильная костная киста может регрессировать сама по себе. Ограничение активности - часть консервативной терапии. Тем не менее, могут возникнуть переломы, которые часто заживают до искривленной ноги или ноги с коленом на бедре.
Если спонтанного регресса нет, кисту можно очистить (провести кюретаж), а затем заполнить губчатой костью (костным материалом). Это, пожалуй, самый безопасный метод лечения. Но также установка декомпрессионного винта или введение кортизона может привести к заживлению.
Однако в случае ювенильных кист костей не существует терапии, устраняющей причину. Рецидивы и переломы могут возникнуть при любом лечении.
Когда нужна операция?
Киста ювенильной кости может частично регрессировать самопроизвольно и без симптомов. Однако если это не так и ювенильная костная киста вызывает дискомфорт в виде боли и переломов, необходимо указать показание к хирургическому лечению. Если есть перелом кости, в которой расположена костная киста, хирургическим методом выбора является стабилизация перелома с помощью «эластически стабильного интрамедуллярного гвоздя» (сокращенно ESIN). Это очень гибкие и, как следует из названия, эластичные ногти, которые в основном используются у детей с еще открытыми пластинами роста для стабилизации перелома.
ESIN в основном используется на длинных трубчатых костях, таких как плечо, как наиболее частое место проявления кисты ювенильной кости. Кроме того, этот метод особенно подходит, когда пластинка роста еще не закрыта. Обычно это происходит при хирургическом лечении ювенильной кисты кости в детстве. Другая возможность - очистить костную кисту определенного размера во время операции и заполнить ее губчатым материалом, который обычно находится внутри кости.Это считается относительно безопасной процедурой, позволяющей предотвратить перелом.