Диабетическая ретинопатия
Диабетическая ретинопатия - это изменение сетчатки, которое происходит с годами у диабетиков. Сосуды сетчатки кальцифицируются, могут образовываться новые сосуды, которые врастают в структуры глаза и тем самым серьезно угрожают зрению. Кровотечение также возникает при диабетической ретинопатии.
В зависимости от стадии развиваются отложения, новые кровеносные сосуды или даже отслоение сетчатки и кровотечение. Причиной этого считается диабет. Это заболевание часто приводит к слепоте.

Насколько распространена диабетическая ретинопатия?
Диабетическая ретинопатия часто вызывает слепоту.
На самом деле это наиболее частая причина у людей в возрасте от 20 до 65 лет.
Развитие таково, что диабетическая ретинопатия возникает все чаще и чаще. Это просто связано с тем, что основное заболевание диабет также становится все более распространенным.
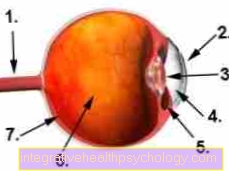
Рисунок глазного яблока
- Зрительный нерв (Зрительный нерв)
- роговица
- объектив
- передняя камера
- Ресничная мышца
- стекловидный
- Сетчатка (сетчатка)
Какие существуют типы диабетической ретинопатии?
Формы диабетической ретинопатии:
- непролиферативная ретинопатия
(пролиферация: Размножение / новообразование, сетчатка: сетчатка)
Непролиферативная ретинопатия характеризуется тем, что она в основном ограничивается сетчаткой. Здесь речь идет о мельчайших аневризмах, стадах ваты, кровотечениях и отеках сетчатки внутри сетчатки, которые обычно может обнаружить врач при обследовании с помощью щелевой лампы. В непролиферативной форме различают легкую, среднюю и тяжелую стадии. Классификация зависит от появления различных симптомов и поражений. Этап может быть определен с помощью так называемого правила «4-2-1». Читайте ниже, что имеется в виду под этим. - пролиферативная ретинопатия
(пролиферация: Размножение / новообразование, сетчатка: сетчатка)
Непролиферативная форма заболевания прогрессирует и развивается пролиферативная ретинопатия. Здесь образуются новые сосуды в области выхода зрительного нерва из глаза и вдоль крупных сосудистых дуг. Если эти сосуды прорастают в стекловидное тело, они приводят к разрастанию соединительной ткани. Это отрывает сетчатку от основания.Отслоение сетчатки происходит из-за напряжения, что может привести к слепоте. Сетчатка отделяется от своей питательной нижней поверхности, сосудистой оболочки. Также может возникать кровотечение, проникающее в стекловидное тело, резко ухудшающее зрение. На этой стадии зрение обычно ухудшается по сравнению с стадией нераспространения. - диабетическая макулопатия
(пятно: Точка наиболее острого зрения = желтое пятно)
Кроме того, может быть затронута не только периферия сетчатки, но и макула в дальнейшем. При этой форме диабетической ретинопатии наблюдается утолщение сетчатки в месте наиболее острого зрения (макула), отложения липидов и, прежде всего, задержка воды в области желтого пятна.
Подробнее по теме ниже: Макулярный отек.
Что такое правило 4-2-1?
Правило «4-2-1» играет важную роль в определении стадии непролиферативной ретинопатии. Эта форма ретинопатии делится на легкую, среднюю и тяжелую. Тяжелая форма определяется возникновением хотя бы одного из следующих трех поражений:
1. Не менее 20 микроаневризм на квадрант во всех 4 квадрантах.
2. Жемчужные жилки как минимум в 2-х квадрантах.
3. Интраретинальные микрососудистые аномалии (IRMA) как минимум в 1 квадранте.
Таким образом, правило «4-2-1» описывает количество квадрантов, которые должны быть затронуты поражением, чтобы непролиферативная ретинопатия была классифицирована как тяжелая форма.
Как распознать диабетическую ретинопатию
Каковы симптомы диабетической ретинопатии?
Чем дальше прогрессирует диабетическая ретинопатия, тем сильнее ухудшается зрение.
Зрение также зависит от типа заболевания (проливативное / непролиферативное). Если есть скопление жидкости в макуле (Макулярный отек) раньше зрение ухудшилось. В любом случае процессы, происходящие в макуле (желтое пятно) играть
Липидные отложения (жировые отложения) также мешают зрению. Пациенты испытывают нечеткое или искаженное зрение или слепые пятна.
Как диагностируется диабетическая ретинопатия?
Офтальмолог распознает изменения сетчатки, отражая глазное дно. Для лучшего обзора глаза вводятся капли, расширяющие зрачок. Это хороший способ смотреть в глаза.
Еще один метод постановки диагноза - так называемый FAG (Флуоресцентная ангиография). Больному вводят краситель через вену (без контрастного вещества), который быстро распределяется по кровеносным сосудам организма, в том числе в глазу.
Фотографии сосудов делаются на разных этапах, чтобы можно было увидеть, расширен ли сосуд или протекает ли краска. Для этого обследования зрачок также должен быть расширен.
Лечение диабетической ретинопатии
Как лечится диабетическая ретинопатия?
Основа терапии - успешное лечение основного заболевания - сахарного диабета. Артериальное давление также должно быть хорошо отрегулировано.
медикамент диабетической ретинопатии не существует. Однако существуют лекарства, останавливающие рост кровеносных сосудов.
Используя Лазеры сосуды можно закрыть, чтобы предотвратить чрезмерный рост. Это лечение может применяться к обширной области сетчатки. Как правило, на зрение не влияют слишком сильно, так как достаточное количество участков остается нетронутым. Однако ограничения поля зрения могут возникать как побочные эффекты. Также страдает цветовое зрение и адаптация к темноте.
Другая терапия - это Удаление стекловидного тела В основном используется при отслойке сетчатки. Сосуды, которые вросли в стекловидное тело, притягивают соединительную ткань, и это создает напряжение на сетчатке. Может доходить до непривязанности.
Чтобы заново прикрепить сетчатку, необходимо не только удалить стекловидное тело, но и заполнить глаз газом или маслом. Только такая пломба гарантирует, что сетчатка надавится и снова сможет срастаться.
Лазерная терапия
Лазерное лечение особенно подходит для пролиферативной и тяжелой формы непролиферативной ретинопатии. Применение лазера разрушает недостаточно обработанные участки сетчатки посредством коагуляции, и это также снижает стимул роста для образования новых сосудов.
В случае больших поражений лечение проводится на всей сетчатке и поэтому проводится в несколько сеансов. Риски лазерного лечения - нарушение ночного зрения и уменьшение поля зрения.
Профилактика диабетической ретинопатии
Как можно предотвратить диабетическую ретинопатию?
Чтобы обнаружить диабетическую ретинопатию на ранней стадии, регулярные осмотры у офтальмолога должны быть приоритетом в случае известного диабета. Будучи пациентом, быстро обратитесь к офтальмологу в случае изменений или развития проблем со зрением. В большинстве случаев изменения сетчатки уже прогрессируют. Поэтому больным диабетом (сахарным диабетом) следует обратиться к врачу до того, как возникнут проблемы со зрением. Просто возьмите на себя обязательство посещать офтальмолога один раз в год и, если возможно, не пропускайте его.
Профилактика зависит от типа диабета. Пациенты с диабетом 1 типа должны проходить обследование ежегодно через 5 лет после начала болезни и даже ежеквартально после 10 лет диабета. Диабетиков 2 типа (в основном пожилых людей) также необходимо регулярно обследовать, но с более короткими интервалами.
Своеобразной профилактикой являются инъекции антител против факторов роста, которые предназначены для остановки роста сосудов и вводятся непосредственно в глаз.
- Риск ретинопатии можно значительно снизить, оптимально настроив уровень сахара в крови и артериальное давление. Рекомендуется постоянное снижение HbA1c ниже 7% и артериального давления до 140/80 мм рт.
- Кроме того, следует уменьшить ожирение, повышенный уровень липидов в крови и курение.
Что вызывает диабетическую ретинопатию?
Как следует из названия, причина диабетической ретинопатии кроется в наличии основного заболевания - диабета. Это повреждает и без того мелкие сосуды глаза.
Это приводит к раннему склерозу (какой-то кальциноз) сосудов, что может привести к окклюзии сосудов. Если сосуд закрыт, сетчатка больше не может снабжаться кровью и, следовательно, больше не может получать питание. Глаз пытается компенсировать этот факт, стимулируя усиленный рост сосудов.
У людей с диабетической ретинопатией нечеткое зрение. В зависимости от того, какие участки сетчатки поражены, симптомы различаются по степени тяжести. Макула (желтое пятно = точка самого острого зрения) существует риск слепоты. Диагноз ставит офтальмолог с помощью неинвазивного исследования глазного дна. Чтобы точнее определить стадию заболевания, обычно требуется исследование сетчатки с помощью красителя. Терапия сложная. Недавно выросшие сосуды можно стереть лазером, но только если они не находятся в макуле (желтое пятно) приходите отдыхать. Если сетчатка отслоена (см. Также нашу тему об отслойке сетчатки), ее необходимо повторно прикрепить с помощью операции (лазер здесь бесполезен !!!).
Не существует лекарственной терапии диабетической ретинопатии.
Каковы типичные факторы риска?
Типичными факторами риска диабетической ретинопатии, как следует из названия, являются факторы, которые особенно часто встречаются у диабетиков.
- Это включает, в частности, плохо контролируемый уровень сахара в крови, который был повышен в течение длительного времени. Сахар откладывается большими молекулами в стенках сосудов. В частности, наблюдается повреждение мелких сосудов, так называемая микроангиопатия, которая в основном поражает сетчатку.
- Дальнейшими рисками развития диабетической ретинопатии являются повышение артериального давления (гипертония), курение, повышение уровня липидов в крови и гормональные изменения во время беременности.
Течение диабетической ретинопатии
Каковы течение и прогноз диабетической ретинопатии?
Диабетическая ретинопатия долгое время протекает бессимптомно и поэтому очень поздно распознается пациентом. В большинстве случаев болезнь обнаруживается случайно при офтальмологическом осмотре в рамках обследования диабетика.
- Могут появиться начальные симптомы обеих форм ретинопатии. Ухудшение зрения, помутнение зрения или кровоизлияние в стекловидное тело быть.
- Ретинопатия - хроническое и неизлечимое заболевание, которое при плохом или слишком позднем лечении неизбежно приводит к слепоте, что влечет за собой огромные ограничения в повседневной жизни. Мертвые нервные клетки сетчатки разрушаются и не могут быть восстановлены.
- Кроме того, при нарастании ретинопатии могут возникнуть многочисленные осложнения, такие как повышение внутриглазного давления и отслоение сетчатки.
Также прочтите: Зеленая Звезда
Эффективное и своевременное лечение может снизить прогрессирование заболевания и возможные осложнения. Однако наиболее важным методом лечения является ранняя профилактика и снижение возможных факторов риска.








.jpg)