Переливание крови
определение
Переливание крови - это введение крови или компонентов крови через вену. Кровь, используемая для этого, берется у донора при сдаче крови.
Если раньше кровь сдавалась без разделения на компоненты, то теперь сначала отделяется так называемая «цельная кровь». Это создает 3 части: красные кровяные клетки, Тромбоциты а оставшаяся жидкость, что Плазма крови, Разделение дает возможность дать пациенту только тот компонент крови, который ему нужен. Помимо прочего, это снижает риск побочных эффектов.
Каковы причины переливания крови?
Переливание крови показано при:
-
Кровопотеря (острая или хроническая), например от операции или травмы
-
Анемия (анемия)
-
Нарушения свертываемости крови
-
тромбоцитопения (Дефицит тромбоцитов)
При нарушениях свертываемости крови, в отличие от анемии, не вводят концентраты эритроцитов, но замещают факторы свертывания крови. Тромбоцитопения - это недостаток тромбоцитов в крови. В этом случае даются концентраты тромбоцитов. В любом случае группы крови донора и реципиента должны быть совместимы.
Причины переливания крови
Человеческое тело в основном нуждается в определенном количестве крови, чтобы функционировать. Без достаточного количества крови наша может Клетки не снабжали достаточным количеством кислорода стать, дополнительно собрать токсичные продукты распада на - это в конечном итоге приводит к смерти. Мы теряем большое количество крови или если некоторые компоненты крови израсходованы слишком много, часть из них должна пройти через Переливание крови заменено становиться.
Причины переливания крови очень разнообразны. Например, красные кровяные тельца вводятся в случае анемии, также известной как анемия. Часто это происходит после серьезных операций (послеоперационная анемия) или серьезные аварии. Также заболевания желудочно-кишечного тракта, такие как Язвенный колит или различные подобные виды рака лейкемия может привести к анемии. Неверная валюта, Болезнь почек, Нарушения свертываемости, а также заболевания кроветворной системы в костном мозге также часто приводят к анемии.
Концентраты тромбоцитов обычно назначаются пациенту, когда тромбоциты тоже Тромбоциты называется, кровь капает так сильно, что может сильно кровоточить. Это обычное явление при тяжелой кровопотере после одного Несчастный случай, при нарушениях кроветворения на фоне лейкемии Побочные эффекты лекарств, чтобы иррадиация или при заболеваниях почек.
Причиной введения плазмы крови обычно является нарушение свертываемости крови. Это может произойти при заболеваниях печени, врожденных заболеваниях или аутоиммунных заболеваниях.
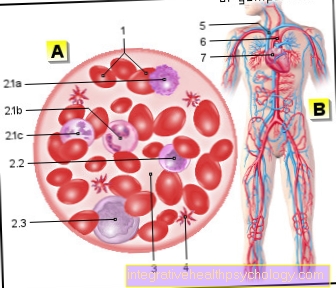
Кровь - Sanguis
- красные кровяные клетки
= красные кровяные тельца -
Эритроциты - белые кровяные клетки
= лейкоциты -
Лейкоциты
2.1 - гранулоцит
а - Базофилы
б - Эозинофилы
c - Нейтрофилы
2.2 - лимфоциты
2.3 - моноциты - Плазма крови
- Тромбоциты -
Тромбоциты - Кислородная кровь
(Синий) - Кислородная кровь
(Красный) - Сердце - Cor
Вы можете найти обзор всех изображений Dr-Gumpert по адресу: медицинские иллюстрации
Переливание крови при анемии
При анемии, также известной как анемия, уровень гемоглобина в крови низкий. Гемоглобин содержится в эритроцитах и необходим для снабжения клеток кислородом. Если концентрация слишком низкая, возникают такие симптомы, как снижение работоспособности, бледность кожи, головокружение или одышка. В зависимости от причины и степени анемии может потребоваться лечение переливания крови. Затем вводят концентраты эритроцитов, то есть продукт крови, который состоит в основном из красных кровяных телец, поскольку они содержат гемоглобин. Если анемию нужно лечить с помощью регулярных переливаний, существует риск перегрузки железом. Красные кровяные тельца содержат железо и высвобождают его при распаде. Во время переливания организм получает его в большом количестве, но может хранить лишь небольшое его количество. Железо откладывается в органах, где может вызвать повреждение. Об этом следует позаботиться в случае частых переливаний крови, например хелаторами железа.
Переливание крови при дефиците железа
Железодефицитная анемия - одно из самых распространенных дефицитных заболеваний в мире. Дефицит железа в организме приводит к снижению уровня гемоглобина и, как следствие, к анемии. Наиболее частой причиной потери железа является хроническое кровотечение, например после операции, травмы, кровотечения из желудочно-кишечного тракта или менструального кровотечения. Терапия обычно проводится пероральным приемом препаратов железа и остановкой источника кровотечения. Переливания крови обычно не требуется. Однако это может потребоваться при сильном кровотечении.
Переливание крови при лейкемии
Рак клеток-предшественников нашей крови называется лейкемией. Независимо от типа лейкемии, которым страдает человек, кроветворение часто настолько сильно ограничено как часть заболевания, что необходимо проводить переливание крови. Причиной этого обычно является миграция раковых клеток в костный мозг, где образуется наша кровь. Если рак здесь бесконтрольно разрастается, он вытесняет и разрушает здоровые кроветворные клетки и тем самым вызывает анемию. При некоторых формах лейкемии, таких как «хронический лимфолейкоз», обычно проходят месяцы или годы, прежде чем развивается дефицит эритроцитов, тромбоцитов или плазмы крови. Однако с другими формами все может произойти очень быстро: острые формы лейкемии могут потребовать переливания крови в течение нескольких дней или недель.
Подробнее по теме: лейкемия
Кроме того, при лейкемии часто требуется химиотерапия. Используемые здесь лекарства уничтожают быстрорастущие клетки - помимо раковых, это также здоровые клетки костного мозга, из которых состоит кровь. Следовательно, в рамках лечения может потребоваться переливание крови. Когда необходимо провести переливание и какие компоненты крови необходимы, решается в больнице на основе значений образца крови.
Подробнее по теме: химиотерапия
Переливание крови при раке
анемия не редкий побочный эффект у онкологических больных. Особенно опухоли, которые влияют на кровь и кроветворную систему, такие как Причиной этого является лейкемия. Однако другие типы опухолей также могут способствовать развитию анемии, поражая костный мозг, увеличивая распад эритроцитов или высвобождение воспалительных веществ. Лечение опухолевого заболевания также может привести к анемии. Химиотерапия или облучение - агрессивные процедуры, которые не оставляют организм бесследно. Переливание крови не может вылечить рак, но оно может помочь больному с симптомами анемии и таким образом восстановить качество жизни. Но и здесь есть риски. Переливание крови является дополнительной нагрузкой на иммунную систему, и у онкологических больных с ослабленным иммунитетом восприимчивость к инфекции может возрасти. Поэтому в каждом отдельном случае необходимо решить, полезно ли переливание крови для пациента или нет.
Переливание крови после химиотерапии
Химиотерапия - это агрессивная терапевтическая процедура, которая убивает не только клетки опухоли, но и здоровые клетки. Следовательно, это также огромная нагрузка для организма. Поскольку как опухолевое заболевание, так и химиотерапия могут нарушить кроветворение и, следовательно, также снизить уровень гемоглобина, может быть полезно сделать переливание крови как во время, так и после химиотерапии. , Переливание не излечивает, оно только облегчает симптомы анемии. Однако, особенно после химиотерапии, цель должна состоять в том, чтобы вернуть собственные функции организма, такие как образование крови, на нормальный уровень. Так что вам нужно индивидуально решить, насколько полезно переливание крови.
Переливание крови новорожденному
Анемия у новорожденного называется анемия плода, В этом случае дети часто рождаются очень бледными. Здесь тоже причина - недостаток гемоглобина или эритроцитов. Этот дефицит часто вызывается различными факторами резуса у матери и ребенка, что означает, что иммунная система матери вырабатывает антитела против клеток крови ребенка. Профилактика резуса может предотвратить это. В тяжелых случаях здесь также необходимо переливание крови. Это также можно сделать в утробе матери путем переливания пуповинной крови. Смертельное течение анемии плода в наши дни встречается редко.
Возможно, вас заинтересует эта статья: Непереносимость резуса.
Переливание крови после операции
Переливания крови относительно часто необходимы во время или после серьезных операций.
Причиной этого обычно является потеря крови во время операции или кровотечение на той части тела, которая была прооперирована. Поскольку в основном во время кровотечения теряются эритроциты, для переливания обычно используются так называемые «концентраты эритроцитов» - концентраты донорских эритроцитов.
Перед крупными операциями, при которых ожидается большая кровопотеря, запасы крови обычно предоставляются заранее в целях безопасности. Однако из-за рисков, связанных с переливанием крови, сначала будет предпринята попытка заменить потерянную кровь жидкостями, содержащими физиологический раствор (так называемые инфузии). Резерв крови используется только при очень большой кровопотере. Важным фактором принятия решения является значение гемоглобина, которое показывает, сколько пигмента крови все еще находится в крови: если оно падает ниже определенного предельного значения, пациенту необходимо дать концентраты эритроцитов.
После операции обычно необходимо переливание крови, если внутри хирургической раны есть кровотечение. Это часто заметно по большому количеству крови на повязке или в дренаже, а иногда только при появлении симптомов анемии, таких как бледность или учащенное сердцебиение.
Подробнее по теме: Симптомы анемии
Как долго длится переливание крови?
Продолжительность переливания крови может варьироваться в зависимости от необходимое количество крови, Перенесенные ранее болезни пациента и предпочтения лечащего врача различаются по продолжительности. В пакете с кровью содержится ок. 250 мл жидкости, Вначале обычно быстро переливается небольшое количество - около 20 мл. Затем скорость потока снижается до тех пор, пока все содержимое не попадет в кровь. Это занимает примерно одну банку. От 45 минут до 1 часа, Поскольку обычно сдают две или более упаковки крови, само переливание крови занимает ок. 2 часа.
Следует ли сдавать кровь в амбулаторных условиях, т.е. пациент приходит в больницу или в кабинет врача, получает переливание крови и затем снова уезжает - включая подготовку и мониторинг после введения продуктов крови, они должны быть прибл. 4 часа на 500 мл крови быть запланированным.
Переливание крови может временно ухудшить общее состояние людей с сердечной недостаточностью или другими серьезными ранее существовавшими заболеваниями, если оно проводится слишком быстро. Причина этого - внезапное добавление крови, которое может вызвать нагрузку на сердечно-сосудистую систему.
Сколько крови переливается?
Переливание крови осуществляется в виде донорской крови. В крови содержится около 300 мл концентрата эритроцитов. Количество вводимой крови зависит от уровня гемоглобина пациента и от того, до какого уровня он должен быть повышен. Грубо говоря, можно сказать, что запас крови может повысить уровень гемоглобина примерно на 1–1,5 г / дл.
Каковы риски переливания крови?
Риск серьезных побочных эффектов и осложнений во время или после переливания крови в настоящее время очень низок благодаря хорошим системам контроля и обширному опыту введения продуктов крови. Наиболее частые побочные эффекты включают: высокая температура, аллергическая реакция, то Смешение продуктов крови и в результате разрушение клеток крови, которые Заражение бактериями или вирусами и появление Легочная водаэто дыхание может значительно ухудшиться.
У 0,1% пациентов наблюдается небольшое повышение температуры, которое обычно не представляет опасности. Аллергические реакции на компоненты донорской крови обычно слабые и возникают примерно в 0,5% случаев. Нарушение запасов крови происходит примерно при одном из 40 000 переливаний крови в Германии.Результатом может быть так называемая «гемолитическая трансфузионная реакция» - распад красных кровяных телец. Такие симптомы, как лихорадка, одышка и боль в спине и груди, а в редких случаях могут возникать даже проблемы с кровообращением с кровотечением и органной недостаточностью.
Риск попадания вирусов в кровь реципиента при переливании особенно важен для Гепатит Б., Гепатит С. и ВИЧ Соответствующий. Однако при строгом контроле эти вирусы передаются менее чем при одном из 1 миллиона переливаний. Врачи стараются минимизировать упомянутые риски путем частого наблюдения за пациентом, а также быстро замечать и лечить побочные эффекты. В результате серьезные последствия после переливания крови возникают крайне редко.
Осложнения переливания крови
Осложнения во время или после переливания крови очень редки. Причина этого в том, что за последние несколько десятилетий были разработаны все более совершенные системы контроля, которые заранее делают продукты крови очень безопасными. Таким образом, многие осложнения, возникшие 30 лет назад, сведены к минимуму.
Наиболее частым серьезным осложнением, которое возникает сегодня, является «гемолитическая трансфузионная реакция», которая обычно возникает после перепутания запасов крови. Если переливается неправильная группа крови, эритроциты пациента умирают, что приводит к лихорадке, одышке, тошноте и боли, а иногда и к органной недостаточности и сильному кровотечению. Если симптомы распознаны вовремя, болезнь обычно хорошо контролируется.
Очень редко возникают серьезные инфекции с высокой температурой, падением артериального давления и органной недостаточностью из-за продуктов крови, инфицированных бактериями. Еще одно серьезное осложнение - это так называемая «острая легочная недостаточность», при которой жидкость попадает в легочную ткань и может привести к одышке.
Побочные эффекты переливания крови
Из-за юридических правил и проверок серьезные побочные эффекты и осложнения при переливании крови возникают редко. Доноров спрашивают не только о различных факторах риска, но и проверяют кровь на различные патогены, такие как ВИЧ, гепатит В и сифилис. Кроме того, конечно же, определяется группа крови. Несмотря на эти меры предосторожности, могут возникнуть побочные эффекты. Легкие осложнения, которые могут возникнуть, несмотря на правильную группу крови, - это тошнота, жар и озноб, которые через некоторое время пройдут сами по себе. С одной стороны, серьезные побочные эффекты возникают, когда группы крови донора и реципиента несовместимы друг с другом. Иммунная система реципиента реагирует на инородные компоненты крови и, таким образом, приводит к анафилактическому шоку, сердечно-сосудистым осложнениям и, в некоторых случаях, почечной недостаточности. Эта ситуация опасна для жизни и требует немедленного лечения. Другой серьезный побочный эффект может возникнуть, если в крови содержатся патогены, такие как вирусы ВИЧ или гепатита В, которые затем передают болезнь реципиенту крови. Судя по тестам на эти патогены, вероятность заражения при переливании крови в Германии очень мала.
Каковы отдаленные последствия переливания крови?
Побочные эффекты и осложнения могут возникнуть не только сразу после сдачи чужеродной крови, но и через некоторое время после этого существует риск для реципиента. С одной стороны, несмотря на обследования, в крови могут быть патогены, которые в дальнейшем приводят к заболеваниям. Это особенно опасно в менее развитых странах, так как не всегда здесь проводятся все важные испытания. Патогены, такие как ВИЧ или вирус гепатита В, могут вызывать серьезные заболевания и, таким образом, даже становиться опасными для жизни. Поскольку в Германии существуют строгие требования и законы о переливании крови, это очень редкое осложнение в этой стране. Еще одно долгосрочное последствие - повышенная восприимчивость к инфекции. Во время переливания крови к телу добавляется инородная ткань. Даже если группы крови совместимы, иммунная система изначально считает ее чужеродной, что создает дополнительную нагрузку и, таким образом, увеличивает риск инфекций. В редких случаях переливание крови приводит к образованию антител против компонентов крови. Более позднее переливание может привести к реакциям гиперчувствительности или снижению эффективности переливания.
Насколько высок риск заражения ВИЧ?
Перед сдачей крови доноров спрашивают о возможных факторах риска, которые могут увеличить вероятность заражения крови патогенами. Кроме того, кровь проверяется на наличие различных патогенов, таких как Тестирование на ВИЧ или гепатит B. Тем не менее, полностью исключить возможное заражение нельзя. Риск заражения ВИЧ во время переливания крови очень низок и оценивается в 1 из 16 000 000.
Свидетели Иеговы и переливание крови
Большинство Свидетелей Иеговы отказываются от переливания крови. Причина этого - их интерпретация некоторых стихов Библии. Свидетели Иеговы также запрещают переливание крови в экстренных случаях, когда может потребоваться донорская кровь. Нарушение этого правила часто приводит к изгнанию из сообщества.