Синдром торакального выхода
определение
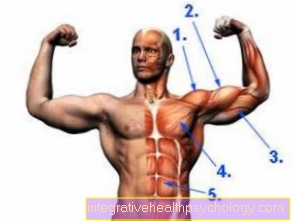
Синдром грудного выхода - это общий термин для ряда заболеваний, все из которых вызывают сдавление сосудов и нервов в верхней части грудной клетки. Синдром грудного выхода часто называют синдромом узкого места верхнего грудного отверстия или синдромом компрессии плечевого пояса. Синдром грудного выхода приводит к острому, временному или хроническому, длительному раздавливанию пучка сосудистых нервов, который проходит в этой области. Пораженные анатомические структуры - нервный пучок плечевого сплетения, ключичная вена и артерия.
причины
Синдром торакального выхода имеет множество различных причин. Они различаются в зависимости от места защемления пучка сосудистых нервов. Тогда каждая подгруппа синдрома грудного выхода имеет соответствующее название узкого места. Пучок сосудистых нервов идет как единое целое от шеи к рукам, снабжая их энергией. Этот пакет должен преодолеть три узких места, которые могут быть захвачены.
Первое узкое место - это так называемое Скаленовый разрыв образованны. Этот разрыв находится сбоку на шее и образован двумя мышцами. Сужение в этой точке может быть вызвано значительным увеличением мышц и дополнительным ребром в этой области, которое в дальнейшем называется шейным ребром. Связанный синдром узкого места будет Синдром шкалы называется.
Вторая перетяжка, через которую проходит сосудисто-нервный пучок, находится за ключицей. Связка проходит между задней частью ключицы и передней частью расположенных там ребер. Если из-за сломанной ключицы или перелома ребра в этот момент происходит чрезмерное образование новой кости, это приведет к мозоль называется, узкое место там тоже уже. Сопутствующее заболевание будет Реберно-ключичный синдром называется.
Третья большая подгруппа синдрома грудной апертуры - это синдром гиперабдукции. Он возникает при третьем сокращении и вызван чрезмерно тренированной и, следовательно, слишком большой грудной мышцей (M. pectoralis minor).
симптомы
Синдром грудного выхода вызывает многочисленные симптомы, потому что не только сдавлены нервы, как в случае с классическим синдромом запястного канала, но также сужены артерии и вены. Какой из симптомов синдрома грудного выхода находится на переднем плане, зависит, прежде всего, от того, какая из трех структур наиболее сдавлена.
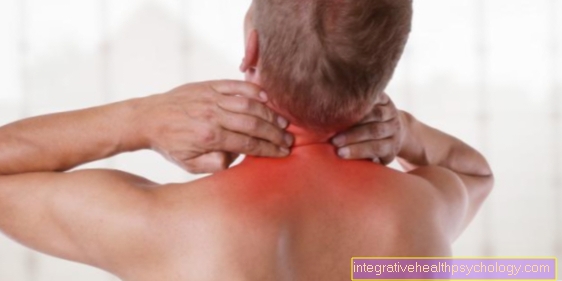
Основным симптомом синдрома торакального выхода являются, прежде всего, Боль при упражнениях, Они могут поражать плечо, а также всю руку, в основном распространяясь на сторону локтевой кости. При сдавливании нервов может возникнуть не только боль, но и дискомфорт в руке. В максимальной форме такой синяк может привести к отсутствию эмоционального восприятия. Кроме того, могут возникать ненормальные ощущения рук, которые воспринимаются как «ходьба муравья» или «засыпание», особенно ночью. Помимо ненормальных ощущений, пальцы могут замерзнуть, а в пораженной области может усилиться потоотделение. В тяжелых случаях в конечном итоге может возникнуть слабость и регресс мышц большого пальца.
Постоянное повреждение нервов давлением может привести к нарушению мелкой моторики в ходе синдрома грудного выхода, из-за чего пострадавшему пациенту будет сложно писать на клавиатуре компьютера или играть на пианино. Все эти симптомы связаны с повреждением нервов. Если в случае синдрома грудной апертуры особенно сильно сдавливается ключичная артерия и затрудняется приток крови к руке, на первый план выходят другие симптомы. Это сжатие работает в основном с одним Чувство холода, один возможный Слабый пульс вплоть до отсутствия пульса. Но также быстрая утомляемость при работе руками или при работе над головой, такой как покраска потолка или расчесывание, может быть признаком синдрома грудного выхода.
Артериальное давление
Если в рамках синдрома грудного выхода сжимается в первую очередь артериальный сосуд, на пораженной руке может возникнуть более низкое кровяное давление, чем на здоровой стороне. Однако, если синдром грудного выхода приводит только к сдавлению нервов или вен, то артериальное давление в пораженной руке не изменяется.
диагностика
Первым признаком диагноза являются симптомы пациента. Эти симптомы обычно можно использовать для постановки первоначального предполагаемого диагноза. Кроме того, делается рентген грудной клетки и, возможно, шейного отдела позвоночника. На этом рентгеновском снимке можно найти или исключить костную структуру, вызывающую симптомы, например шейное ребро. Поскольку нервы руки также могут быть затронуты при синдроме грудной апертуры, повреждение можно подтвердить или исключить путем измерения скорости проводимости нерва. Скорость нервной проводимости измеряется в первую очередь в области локтевого нерва (элленовый нерв) и срединного нерва (центральный нерв). Кроме того, есть несколько ручных тестов как часть диагностики синдрома грудного выхода, которые могут предоставить важную информацию для подтверждения диагноза. Кроме того, можно использовать другие методы визуализации для выявления ограничений и возможных причин.
тест
В рамках диагностики синдрома грудной апертуры есть несколько тестовых обследований, которые могут вызвать симптомы или усугубить их. Среди прочего, так называемые Тест Адсона для использования. Пациент поворачивает голову в направлении пораженной руки до предела движений или боли. При этом на запястье ощущается радиальный пульс. В случае патологического сужения в тесте оно становится значительно слабее. Другой тест - так называемый Тест Рооса, в котором пациент поднимает руки под углом, так что он поднимает «руки вверх» и пытается сжать оба кулака. Этот тест может спровоцировать или усилить боль.
МРТ
МРТ также играет важную роль в диагностике синдрома грудной апертуры. Здесь также, как и в контексте рентгенодиагностики, могут быть показаны возможные изменения костей. Кроме того, МРТ может показать изменения в мягких тканях, которые могут вызвать сужения. Здесь также могут отображаться сосуды и изменения сосудов, такие как увеличение или сужение. Эта процедура известна как МР-ангиография. Здесь используются контрастные среды, содержащие гадолин.
Ангиография
Даже "нормальный" Ангиография может использоваться для визуализации сосудистых изменений в контексте синдрома грудного выхода. Катетер продвигается в направлении ключичной артерии через сосудистый доступ в паховой области, чтобы обнажить желаемую область. В «нормальной» ангиографии, в отличие от МР-ангиографии, используется контрастная среда, содержащая йод. Еще одно отличие заключается в степени Радиационное воздействие, Стандартная ангиография выполняется с использованием рентгеновских лучей. Однако в ангиографии с помощью МРТ изображения создаются с использованием магнитного поля. В рамках обследования с помощью ангиографии пораженная рука приводится в «провокационное положение», чтобы вызвать возможное сужение сосудов.
Подробнее по теме здесь Ангиография
Встреча с доктором. Gumpert?

Буду рада посоветовать!
Кто я?
Меня зовут доктор. Николя Гумперт. Я специалист-ортопед и основатель .
Различные телепрограммы и печатные СМИ регулярно сообщают о моей работе. По телевидению HR вы можете видеть меня каждые 6 недель в прямом эфире "Hallo Hessen".
Но теперь достаточно обозначено ;-)
Для того, чтобы успешно лечить в ортопедии, необходимо тщательное обследование, диагностика и сбор истории болезни.
В частности, в нашем очень экономическом мире не хватает времени, чтобы досконально разобраться в сложных ортопедических заболеваниях и, таким образом, начать целенаправленное лечение.
Не хочу пополнять ряды «быстрых съемников ножей».
Целью любого лечения является лечение без операции.
Какая терапия дает наилучшие результаты в долгосрочной перспективе, можно определить только после просмотра всей информации (Обследование, рентген, УЗИ, МРТ и др.) быть оцененным.
Ты найдешь меня:
- Lumedis - хирурги-ортопеды
Kaiserstrasse 14
60311 Франкфурт-на-Майне
Вы можете записаться на прием здесь.
К сожалению, в настоящее время записаться на прием можно только в частных страховых компаниях. Надеюсь на ваше понимание!
Для получения дополнительной информации о себе см. Lumedis - Ортопеды.
терапия
Есть два варианта лечения синдрома грудной апертуры. С одной стороны, это консервативный, неоперативный вариант, а с другой - возможность операции. Консервативный вариант состоит из лечебная физкультура пораженный участок и применение медикаментов. При синдроме бутылочного горлышка в основном используются обезболивающие из группы нестероидных противовоспалительных средств (НПВП), такие как диклофенак или ибупрофен. Они предназначены для облегчения боли и в то же время положительно влияют на любое воспаление, которое может присутствовать. Лекарства, расслабляющие мышцы, также можно использовать, если вы подозреваете, что узкое место вызвано возможной перегрузкой или напряжением в мышце. Применение холода или тепла также может помочь облегчить симптомы.
Какой врач это лечит?
Обычно пациенты с синдромом грудной апертуры направляются терапевтом к неврологу, хирургу-ортопеду или сосудистому хирургу. Сосудистый хирург - это специалист, который, самое позднее в случае неудачного консервативного лечения, является экспертом по синдрому торакальной апертуры, чтобы посоветовать и провести хирургическое лечение. Важно, чтобы пациенту было назначено раннее физиотерапевтическое лечение.
физиотерапия
Легкие симптомы синдрома торакального выхода обычно сначала лечат физиотерапией. Такое лечение приводит к облегчению симптомов примерно у 60% больных.
упражнения
Есть несколько упражнений, которые можно выполнять для укрепления мышц плеч и шеи в рамках синдрома грудной апертуры. По сути, вам следовало бы, чтобы опытные физиотерапевты показывали вам индивидуально подходящие упражнения и сначала выполняли их под наблюдением физиотерапевта.
-
Пациент стоит, опустив руки. Он держит в руках гирю (например, 1 кг, можно и бутылку с водой). Пациент примерно 10 раз пожимает плечами вперед и вверх, а затем позволяет мышцам расслабиться. Затем он пожимает плечами вверх и вверх примерно 10 раз и позволяет мышцам расслабиться. Наконец, он пожимает плечами вверх / вверх на 10 рывков и расслабляет мышцы.
-
Пациент встает прямо и разводит руки в стороны на уровне плеч. Он держит гирю в 1 килограмм обеими руками ладонями вниз. Упражнение состоит в том, чтобы поднимать руки в стороны, пока их тыльная сторона не коснется головы, при этом руки должны оставаться прямыми. Упражнение также повторяется десять раз.
-
Пациент стоит прямо, руки в стороны и сгибает шею влево, стараясь прижать левое ухо к левому плечу. Плечо не приподнято. Сделайте то же самое с правой стороны и с каждой стороны, всего десять попыток.
-
Пациент лежит на спине, скрестив руки на бок. Свернутое одеяло или подушку кладут между лопатками, но не кладут под голову. В этом упражнении пациент делает медленный глубокий вдох и поднимает руки. Все это повторяется от пяти до двадцати раз.
Мышцы должны быть расслаблены между всеми упражнениями и всякий раз, когда вам хочется. Вы можете делать столько перерывов, сколько хотите.
операция
Операция показана при синдроме грудной апертуры при неэффективности консервативных методов лечения. Это означает, что вам нужно действовать, если для эффективного облегчения симптомов уже недостаточно чистой физиотерапии. Затем хирургическим путем удаляется суживающая структура, часто шейное ребро и первое ребро. Иногда малую грудную мышцу разрезают хирургическим путем, чтобы остановить сокращение.
В частности, стойкая боль, сильная ночная боль, а также изменения ключичной артерии или окклюзии сосудов требуют хирургического вмешательства. Кроме того, повреждение нерва следует лечить хирургическим путем, чтобы восстановить его.
восстановление
Реабилитация обычно не требуется после операции по поводу синдрома грудной апертуры.
Каков прогноз?
При консервативном лечении с помощью физиотерапии прогноз синдрома грудной апертуры обычно очень хороший. Если это лечение безуспешно, больных оперируют. Примерно от 40 до 80% прооперированных пациентов достигают улучшения своих симптомов. Это означает, что у некоторых больных есть постоянные симптомы.